Opieka farmaceutyczna
Skuteczność terapii w świetle zaangażowania ze strony pacjenta i efektywnej komunikacji z personelem medycznym
Skrót informacji
W nieustannie rozwijającym się świecie medycyny szereg czynników warunkuje powodzenie terapii. Poza dobrą diagnostyką i samym doborem leczenia, kluczowe w istocie jest stosowanie się do zaleceń terapeutycznych przez pacjenta oraz szeroko pojęta komunikacja na linii personel medyczny-pacjent.
Niesubordynacja pacjenta
Proces leczenia jest skomplikowany i wymaga od chorego zaangażowania, by ten przestrzegał wytycznych farmakologicznych oraz zaleceń co do stylu życia, realizował zalecone badania oraz odbywał regularne wizyty kontrolne. Niejednokrotnie zdarza się, że choć pacjenci mają możliwość korzystania z dostępnych i przebadanych metod, to brak zaangażowania chorego owocuje niedostatecznymi efektami lub ich brakiem, a niekiedy i brutalnymi konsekwencjami zdrowotnymi. Ten problem jest zauważalny zwłaszcza w przypadku przewlekłych jednostek chorobowych, kiedy to przestrzeganie zaleceń terapeutycznych wymaga długotrwałego i stałego zaangażowania pacjenta. Niepokojący jest fakt, że mimo powszechnego dostępu do wiedzy i narzędzi oraz ciągłego rozwoju medycyny problem nie znika, a specjaliści biją na alarm, gdyż dostrzegają ogromną konieczność poprawy na tym polu.
Statystyki są przytłaczające: aż 58% pacjentów z nadciśnieniem tętniczym nie przestrzega zaleceń terapeutycznych po upływie jednego roku od postawienia diagnozy. Analiza danych Narodowego Funduszu Zdrowia pochodzących z okresu 2013-2018 wskazuje, że około ¼ pacjentów (24%) z nowodiagnozowanym nadciśnieniem tętniczym nie zrealizowało pierwszej zaordynowanej recepty na leki refundowane. Szacuje się, że w polskiej kardiologii co druga hospitalizacja wynika z niestosowania się chorego do wdrożonego schematu leczenia. W przypadku terapii depresji, około 56% pacjentów porzuca leczenie przed końcem 4. Miesiąca procesu – choć tu właśnie systematyczność i wytrwałość są kluczem do uzyskania poprawy, a samodzielne odstawienie leku może mieć negatywne konsekwencje dla pacjenta. W szerszym ujęciu 20% osób nie realizuje recept lub nie przyjmują leków w sposób właściwy, co przekłada się na 200 tys. zgonów rocznie w Europie. Te szokujące liczby wskazują nie tylko skalę problemu, ale i potencjalne ryzyko zaostrzeń stanu zdrowia chorych.
Przyczyny takiego postępowania nie są jednoznaczne i miewają różne podstawy, często dość indywidualne, więc otwartość i chęć zrozumienia ze strony medyków jest tu wskazana. Kilka barier, które mogą przekładać się na niski stopień przestrzegania zaleceń leczniczych, to m.in.: poglądy i przekonania, względy osobnicze i profil psychologiczny, priorytety finansowe i dostęp do leków, brak chęci aktywnego udziału w terapii i zaangażowania, brak zrozumienia zaleceń i schematu dawkowania, choroby współistniejące, postać leku, interakcje leków, obawa przed działaniami niepożądanymi. Identyfikacja ograniczeń i czynników wpływających na zaniechanie inicjacji lub kontynuacji terapii oraz próba nawiązania porozumienia, wykazanie chęci zrozumienia ze strony personelu medycznego są tu bardzo istotne i pożądane, by móc wprowadzać modyfikacje i usprawnienia celem zniwelowania, a nawet wyeliminowania blokujących aspektów.
Brak aktywnego udziału pacjenta
Problem braku aktywnego udziału pacjenta w procesie leczenia jest zauważalny w licznych specjalizacjach i dziedzinach medycyny, co skutkuje nie tylko brakiem efektów terapii, dyskomfortem pacjenta, niejednokrotnie bólem, ale w szerszej perspektywie prowadzi do progresji choroby, hospitalizacji, czy nawet finalnie śmierci pacjenta. Odpowiedzialność za przebieg i wynik terapii nie leży zatem jedynie po stronie personelu fachowego, ale również kluczowe jest tu zaangażowanie ze strony chorego. Szczególną grupą pacjentów są osoby starsze, które niekiedy zmagają się z licznymi dodatkowymi utrudnieniami charakterystycznymi dla seniorów, tj. ograniczeniami fizycznymi oraz poznawczymi, polipragmazją i działaniami niepożądanymi niektórych leków, a także aspektem finansowym i brakiem wsparcia społecznego. Problemy z pamięcią, komunikacją, zrozumieniem wytycznych, czy bariery motoryczne bywają bagatelizowane, choć są powszechne.
Z pozoru proste dla zdrowego człowieka czynności mogą być prawdziwym wyzwaniem dla osoby w podeszłym wieku. Rola krewnych oraz opiekunów takich osób jest tu nad wyraz istotna i może mieć znamienny wpływ na powodzenie terapii, zatem wzrost świadomości w społeczeństwie jest tu konieczny.
Komunikacja
Kolejnym, niekiedy niedocenianym filarem współpracy lekarza z pacjentem jest sama komunikacja. Potrafi być ona piętą achillesową zarówno personelu medycznego, jak i pacjenta. Dobór słownictwa, formy przekazu, czy aktywne słuchanie są niepozornymi, ale wymagającymi elementami, o których niekiedy się zapomina. Umiejętności miękkie, zaangażowanie oraz empatia są tu zdecydowanie przydatne, by jasno przedstawić zalecenia i oczekiwania względem terapii i jej celów, a także zrozumieć potrzeby oraz wyeliminować powstałe wątpliwości. Pacjenci podczas wizyt bywają przytłoczeni otrzymanymi wiadomościami, a niekiedy i onieśmieleni do zadawania pytań, więc wyczucie tego problemu i zastosowanie indywidualnego podejścia do aspektów pozamedycznych może przyczynić się do poprawy efektów leczenia poprzez zwiększone zrozumienie i zaangażowanie we wdrażaniu zaleceń lekarskich. Szkolenia personelu medycznego w tym zakresie i podkreślanie istoty skutecznej komunikacji są jednym z wdrażanych usprawnień, by zidentyfikować luki oraz potrzeby różnych pacjentów, bo właśnie różnorodne typy osobowości, poziomy inteligencji oraz edukacji wymagają zastosowania innych strategii.
Zaangażowanie chorych
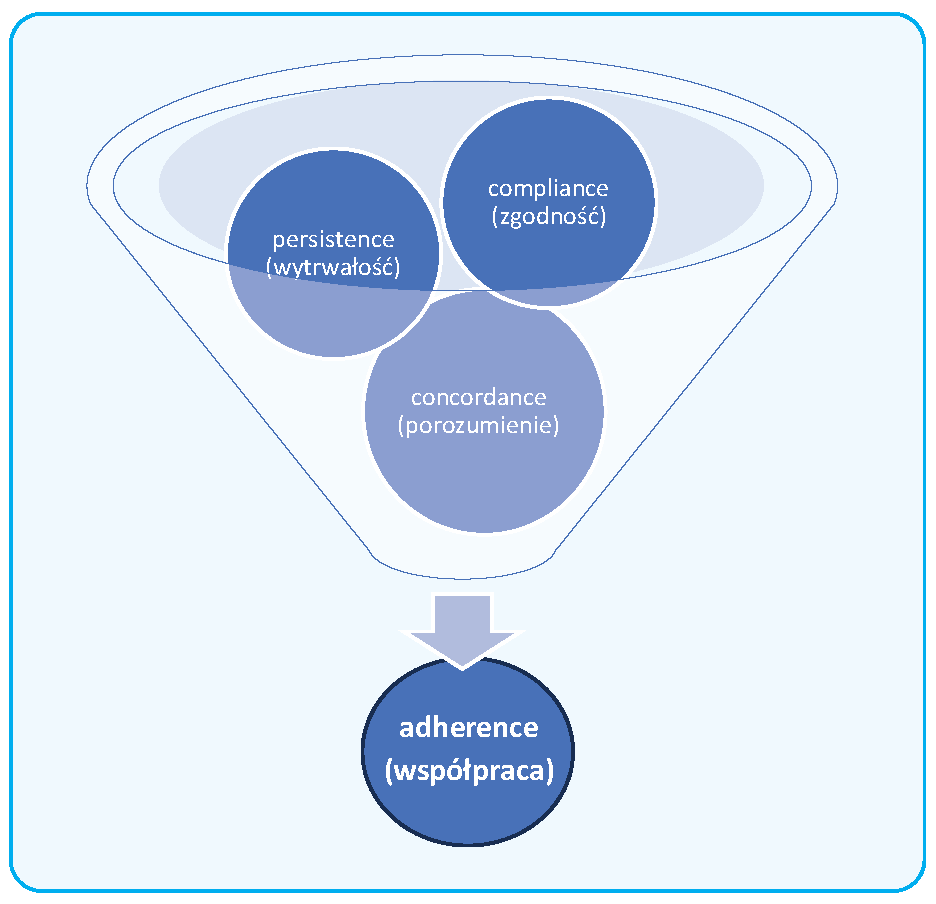
Zidentyfikowano kilka składowych, które przekładają się na powodzenie i efektywność opieki zdrowotnej. Terminy adherence (współpraca), compliance (zgodność), persistence (wytrwałość) oraz concordance (porozumienie) definiują postępowanie pacjentów w odniesieniu do przestrzegania rekomendacji terapeutycznych.
Pacjent, jako główny zainteresowany potencjalnym sukcesem terapii, powinien aktywnie i świadomie angażować się w proces leczenia przez stosowanie się do zaleceń dotyczących farmakoterapii, jak również zmianę stylu życia (odpowiednia aktywność fizyczna, dieta, rezygnacja z używek). Rola personelu medycznego w procesie leczenia jest silna, ale zaangażowanie chorych również ma niebagatelne znaczenie. Zrozumienie istoty współpracy z obu stron jest solidnym fundamentem do podejmowania niezbędnych usprawniających działań i uzyskania sukcesu terapeutycznego.
Szerzenie świadomości wśród pacjentów
Nieprzestrzeganie zaleceń terapeutycznych skraca oczekiwaną długość życia oraz istotnie obniża jego jakość. Właśnie dlatego niezwykle istotne jest szerzenie świadomości wśród pacjentów i tu wielki potencjał widziany jest w opiece farmaceutycznej. Możliwość rozmowy, zgłębienie przypadku, przyjrzenia się schematom dawkowania i regularności zażywania leków, odpowiedzenie na nurtujące pytania, wyjaśnienie wątpliwości i edukowanie pacjenta to zdecydowanie obiecująca perspektywa poprawy poziomu adherence’u w terapiach. Podkreślanie wagi tematu i jego zaopiekowanie wymagają kompleksowego i wielostronnego zaangażowania. Kuriozalna wydaje się prawda, że nawet najlepszy lek nie będzie skuteczny, w sytuacji, gdy nie będzie on w sposób właściwy stosowany.
Pamiętajmy, że zdrowie jest nieocenioną wartością i jest ono naszą wspólną odpowiedzialnością.
***
Warto pamiętać!
- Termin adherence (ang. przestrzeganie) odnosi się do zakresu, w jakim pacjent przestrzega zaleceń medycznych, w tym przyjmowania leków, przestrzegania diety i modyfikacji stylu życia. Jest to szerokie pojęcie, które uwzględnia całość zachowań zdrowotnych pacjenta. Pożądany jest wysoki adherence, który jest wyznacznikiem poziomu zastosowania farmakologicznych i niefarmakologicznych wytycznych.
- Pojęcie compliance (ang. zgodność) opisuje stopień postępowania zgodnie z wytyczonym schematem leczenia, który obejmuje dawkowanie, czas przyjmowania i częstotliwość podawania leków. Pacjenci, którzy przestrzegają zaleceń, osiągają lepsze wyniki terapeutyczne oraz często przekłada się to na komfort i jakość funkcjonowania.
- Z kolei persistence (ang. wytrwałość) tyczy się farmakologii i odnosi się do kontynuowania terapii przez określony czas. Wskazuje, jak długo pacjent stosuje leczenie i jest wyznacznikiem jego skuteczności, ponieważ odpowiednio długie i regularne zażywanie leków jest kluczowe dla osiągnięcia zamierzonych efektów.
- Concordance (ang. porozumienie) to porozumienie pacjenta i lekarza poprzez wspólne, świadome opracowanie strategii leczenia i współodpowiedzialność za podejmowane decyzje terapeutyczne.
Półpasiec – rozpoznanie, objawy, leczenie
Jak rozpoznać nietolerancje pokarmowe?

