Opieka farmaceutyczna
Jak skutecznie radzić sobie ze zgagą i niestrawnością?
Skrót informacji
Blisko 20% populacji w krajach rozwiniętych co najmniej raz w roku odczuwa dyskomfort/ból zlokalizowany w nadbrzuszu, uczucie pełności po posiłkach i wczesne uczucie sytości, a dolegliwości te określane są jako dyspepsja czynnościowa (ang. functional dyspepsia; FD lub też non-ulcer dyspepsia – NUD), czyli inaczej niestrawność.[1]
Powyższe objawy mogą towarzyszyć chorobie organicznej lub najczęściej są wyrazem zaburzeń czynnościowych żołądka i dwunastnicy.[2] Najczęstszymi zmianami organicznymi stwierdzonymi endoskopowo u chorych z dyspepsją są nadżerkowe zapalenie przełyku (13%) i wrzód trawienny (8%).[2] Z kolei zgaga i cofanie się treści żołądkowej do przełyku (regurgitacja) towarzyszą chorobie refluksowej przełyku (ang. gastroesophageal reflux disease; GERD).
Zgaga definiowana jest jako uczucie palenia lub pieczenia w okolicy zamostkowej lub w dołku podsercowym, które może promieniować w kierunku szyi i gardła.[3] Częstość występowania GERD na świecie szacuje się na poziomie 13-19%, przy czym ok. 25% populacji zamieszkującej kraje rozwinięte przynajmniej raz w miesiącu doświadcza objawów GERD; 12% zgłasza objawy co najmniej raz w tygodniu, a 5% codziennie.[4] Istotny wpływ na indukcję choroby refluksowej lub zaostrzenie jej objawów ma styl życia oraz dieta.[4] Dane epidemiologiczne wskazują, że występowanie otyłości (wartość wskaźnika BMI ≥30 kg/m2) jest istotnym czynnikiem zwiększającym ryzyko choroby refluksowej przełyku.[5] Z kolei spośród czynników ryzyka powstawania przełyku Barreta – jednej z postaci choroby refluksowej – wymienia się otyłość centralną[5] określaną, gdy obwód pasa u pochodzących z Europy mężczyzn wynosi ≥95 cm, natomiast u kobiet ≥80 cm. Ponadto istotny wpływ na indukcję choroby refluksowej lub zaostrzenie jej objawów ma dieta wysokokaloryczna, spożycie produktów wysokotłuszczowych, alkoholu, palenie papierosów, spożywanie czekolady i wyrobów czekoladowych, mocnej kawy.[6]
Leczenie farmakologiczne i modyfikacja stylu życia to główne linie terapii GERD. Skoro nadmierna masa ciała jest jednym z czynników indukujących GERD, to jej redukcja niewątpliwie przyczyni się do istotnego zmniejszenia objawów tego schorzenia.[5]
Rzeczywiście po 6-miesiecznym programie odchudzającym z udziałem 332 osób z nadwagą i otyłych, ubytek masy ciała wynoszący 13 kg przyczynił się do obniżenia częstości występowania objawów GERD z 37% do 15%.[7] Co ciekawe, stosowanie diety bardzo niskokalorycznej, dostarczającej w ciągu dnia ok. 800 kcal nie sprzyjało zmniejszeniu objawów refluksu.[8] Amerykański Narodowy Instytut Zdrowia (ang. National Institutes of Health, NIH) rekomenduje, by u pacjentów z GERD obniżyć spożycie tłuszczu ogółem, czekolady, mięty, cytrusów, pomidorów i przetworów na bazie pomidorów, ostrych przypraw, alkoholu, mocnej kawy i herbaty. Zaleca się, aby chorzy z GERD spożywali od 4 do 6 niewielkich objętościowo posiłków, a ostatni posiłek był spożywany 3-4 godziny przed snem, nie później niż o godz. 18:00-19:00.[9]
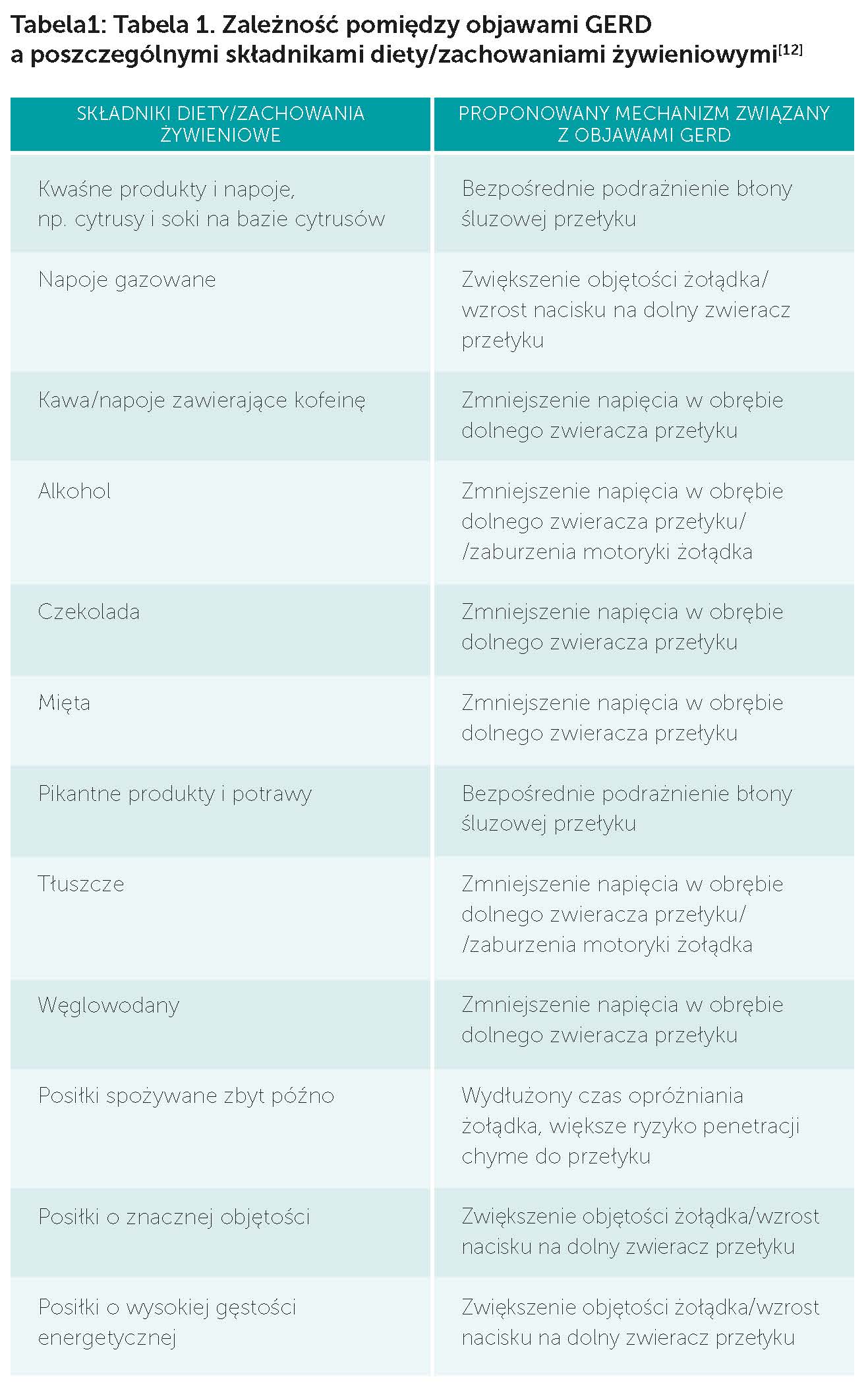
Zależność pomiędzy objawami GERD a poszczególnymi składnikami diety/zachowaniami żywieniowymi przedstawiono w tabeli 1.
Podobne zalecenia żywieniowe przedstawia Narodowe Centrum Edukacji Żywieniowej (NCEŻ), wskazując jednocześnie zasadność stosowania diety lekkostrawnej z ograniczeniem substancji pobudzających wydzielanie soku żołądkowego. W przypadku trudności z przełykaniem należy zmienić konsystencję serwowanych produktów i potraw na bardziej papkowatą.
Dodatkowo wskazuje się, że objawy zgagi można łagodzić spożywając mleko (jeśli jest tolerowane przez pacjenta), które neutralizuje kwaśną treść w przełyku bądź niegazowaną wodę, która pomaga oczyścić przełyk z zalegającej kwaśnej treści.[10] Również w dyspepsjach czynnościowych zwraca się uwagę na ograniczenie lub odstawienie używek, a także na konieczność przestrzegania zaleceń diety lekkostrawnej. W tym względzie rekomenduje się wyeliminowanie z diety produktów wędzonych, kwaśnych produktów i potraw, ostrych przypraw, warzyw cebulowych, kapusty, brukselki, nasion roślin strączkowych, fasolki, owoców cytrusowych i soków z tych owoców, kawy, herbaty, słodyczy, szczególnie czekolady, tłustych serów żółtych i topionych, tłustych wędlin i podrobów, napojów gazowanych, zup na wywarach z kości, zaprawianych zasmażką, potraw smażonych, pieczonych tradycyjnie, grillowanych, zapiekanych, odsmażanych czy z dodatkiem zasmażek.[1, 11]
Zaleca się natomiast spożywanie częstych i małych objętościowo posiłków oraz używanie technik kulinarnych poprawiających strawność składników odżywczych, np. gotowanie w wodzie i na parze – często połączone z przecieraniem, miksowaniem i rozdrabnianiem. Zalecane jest również spulchnianie potraw przez dodatek do nich ubitych białek jaj lub namoczonej w wodzie lub mleku czerstwej bułki pszennej/bułki grahamki. W diecie lekkostrawnej tłuszcz w niewielkich ilościach dodaje się do gotowych potraw. Potrawami zalecanymi w diecie lekkostrawnej są np.: ryż z jabłkami, budyń drobiowy, pulpety.
W literaturze przedmiotu pojawiają się doniesienia wskazujące na brak zależności pomiędzy łagodzeniem symptomów GERD a stosowaniem się do wspomnianych zaleceń dietetycznych.[3] Jednak w badaniach Kubo i wsp. zauważono, że stopień realizacji zaleceń dietetycznych przez pacjentów z GERD jest raczej niewielki i pacjenci zazwyczaj spożywają duże objętościowo posiłki, a w ich diecie pomidory, napoje gazowane, tłuste potrawy i mocna kawa goszczą równie często jak u osób zdrowych. Jednak wspomniani autorzy zauważyli, że dieta pacjentów z GERG zawierała mniejsze ilości alkoholu i cytrusów w porównaniu z grupą kontrolną.
Z tego względu wysunięto wniosek, że modyfikacja sposobu żywienia nadal stanowi integralną część terapii GERD, pod warunkiem, że pacjenci będą stosować się do zaleceń dietetycznych.[4]
Jednym z czynników wpływających na powstawanie i zaostrzenie objawów GERD jest ograniczenie aktywności fizycznej. Jednak wskazuje się również, że zbyt duża aktywność fizyczna może być przyczyną zaostrzenia objawów GERD.
Przykładowo ćwiczenia w pozycji pochylonej, podnoszenie ciężarów, intensywny trening siłowy to rodzaje aktywności fizycznej przeciwwskazane w przypadku refluksu. Natomiast umiarkowany, regularny wysiłek o charakterze tlenowym wpływa korzystnie na niwelowanie objawów GERD, m.in. poprzez wzmocnienie przepony i bariery antyrefluksowej, a także redukcję masy ciała.[6] Ponadto chorzy na GERD powinni pamiętać o przestrzeganiu kilku podstawowych zasad, które w pewnym stopniu mogą zmniejszyć występowanie epizodów refluksu. Pomoc powinno uniesienie wezgłowia łóżka o 15-20 cm, unikanie stresu, unikanie pozycji leżącej przez 2-3 godziny po spożyciu posiłku, unikanie wieczornych przekąsek, unikanie znacznego wysiłku fizycznego po posiłku oraz rezygnacja z noszenia obcisłej odzieży.[11]
Kiedy opisane powyżej modyfikacje diety i stylu życia nie pomagają, należy rozważyć wdrożenie terapii farmakologicznej.
***
dr n. farm. Arleta MatschayPracownia Farmacji Praktycznej,
Katedra i Zakład Technologii Postaci Leku,
Wydział Farmaceutyczny,
Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu
Właściwości famotydyny:
- Famotydyna, która pojawiła się w terapii w latach 80. ub.w., dostępna w Polsce jako lek OTC, zmniejsza kwaśność i objętość wydzielanego soku żołądkowego. Zalecana się ją dorosłym pacjentom w terapii choroby wrzodowej żołądka i dwunastnicy czy w zapobieganiu ich nawrotom, a także w zapaleniu przełyku wywołanym refluksem żołądkowo przełykowym. Można ją polecić dorosłym pacjentom w krótkotrwałym objawowym leczeniu dolegliwości żołądkowych niezwiązanych z chorobą organiczną przewodu pokarmowego, np. w zgadze, niestrawności czy nadkwaśności, co skutkuje szybkim i skutecznym efektem terapeutycznym.
- W przypadku objawów zgagi i niestrawności dawką zwykle stosowaną jest 20 mg na dobę, a przy nawrotach można tę dawkę stosować dwa razy na dobę, nie przekraczając 40 mg na dobę, również u pacjentów w podeszłym wieku (nie zaleca się preparatu u kobiet w ciąży i karmiących, a jest przeciwwskazany u pacjentów z niewydolnością nerek).
- Famotydynę pacjent może przyjmować niezależnie od posiłków, w postaci tabletki powlekanej w całości, popijając niewielka ilością wody. Czas działania jednorazowej dawki famotydyny utrzymuje się przez 10-12 godzin.
- Stosowanie substancji czynnej nie powinno trwać dłużej niż 2 tygodnie, a w razie przedłużających się objawów, m.in. zgagi, utraty masy ciała, kłopotów z przełykaniem (dysfagia), bólów w nadbrzuszu, także nocnych czy utraty apetytu – zalecana jest konsultacja lekarska.
Stosowanie flurbiprofenu w zapaleniu gardła
Nieoczywista troska o oczy