Raporty i sondy
RAPORT: Zespół metaboliczny – profilaktyka i leczenie [INFOGRAFIKA]
Skrót informacji
Zespół metaboliczny nie jest odrębną jednostką chorobową. Skupia się głównie na otyłości i jej powikłaniach, które związane są ze zwiększonym ryzykiem sercowo-naczyniowym. Wdrożenie profilaktycznych działań, takich jak zdrowa dieta, regularna aktywność fizyczna, brak używek, utrzymywanie prawidłowej masy ciała, redukcja stresu oraz dbanie o prawidłowy sen i regularne badania zapewnią zdrowie i uchronią przed wieloma poważnymi chorobami i powikłaniami.
Czym jest ZM?
Zespół metaboliczny (ZM) charakteryzuje się jako współwystępowanie otyłości, podwyższonego ciśnienia oraz zaburzeń gospodarki węglowodanowej i lipidowej. Nadciśnienie tętnicze diagnozowane jest u ponad 10 mln osób, ok. 15 mln dorosłych żyje z nadwagą, a 4 mln z otyłością. Natomiast na cukrzycę choruje ponad 3 mln ludzi, a z zaburzeniami lipidowymi żyje ok. 20 mln osób w Polsce[1]. Szacuje się, że na świecie z problemem zespołu metabolicznego zmaga się 25% społeczeństwa, w Polsce ok. 35% (wysokie ryzyko sercowo-naczyniowe)[2].
W Polsce zespół metaboliczny jest istotnym problem zdrowotnym oraz społecznym, który został poddany ocenie w co najmniej czterech badaniach: NATPOL 2002 i 2011 oraz WOBASZ (2003-2005) i WOBASZ II (2013-2014). Podsumowując wyżej wymienione badania, Polska mierzy się ze znacznym wzrostem częstości występowania zespołu metabolicznego (ZM). W2014 r. ZM wśród kobiet wynosił 33% i 39% u mężczyzn, a od 2003 r. częstość ZM wzrosła o ponad 3% u kobiet oraz ok. 9% u mężczyzn. Należy tutaj podkreślić, że duży wzrost został odnotowany w grupie mężczyzn starszych (60-74 lata). W 2014 r. głównym czynnikiem zespołu metabolicznego u kobiet była otyłość brzuszna (65%), a u mężczyzn podwyższone ciśnienie tętnicze (62%). Oprócz głównych składowych wyróżnia się dodatkowe, które powiązane są z otyłością, tj. upośledzenie funkcji nerek, stłuszczenie wątroby, obturacyjny bezdech senny, niewydolność serca z zachowaną frakcją wyrzutową, zespół policystycznych jajników, przewlekłe stany zapalne, hiperurykemia, tachykardia. Trwają prace nad nowym badaniem WOBASZ III, które będzie trwało do końca I kwartału 2026 r. i zostanie przeprowadzone na zlecenie Ministerstwa Zdrowia w ramach Narodowego Programu Chorób Układu Krążenia na lata 2022-2032. W badaniu weźmie udział ponad 9 tysięcy losowo wybranych mieszkańców 107 gmin we wszystkich 16 województwach. Celem badania tak jak w latach ubiegłych jest kompleksowa ocena stanu zdrowia społeczeństwa[3].
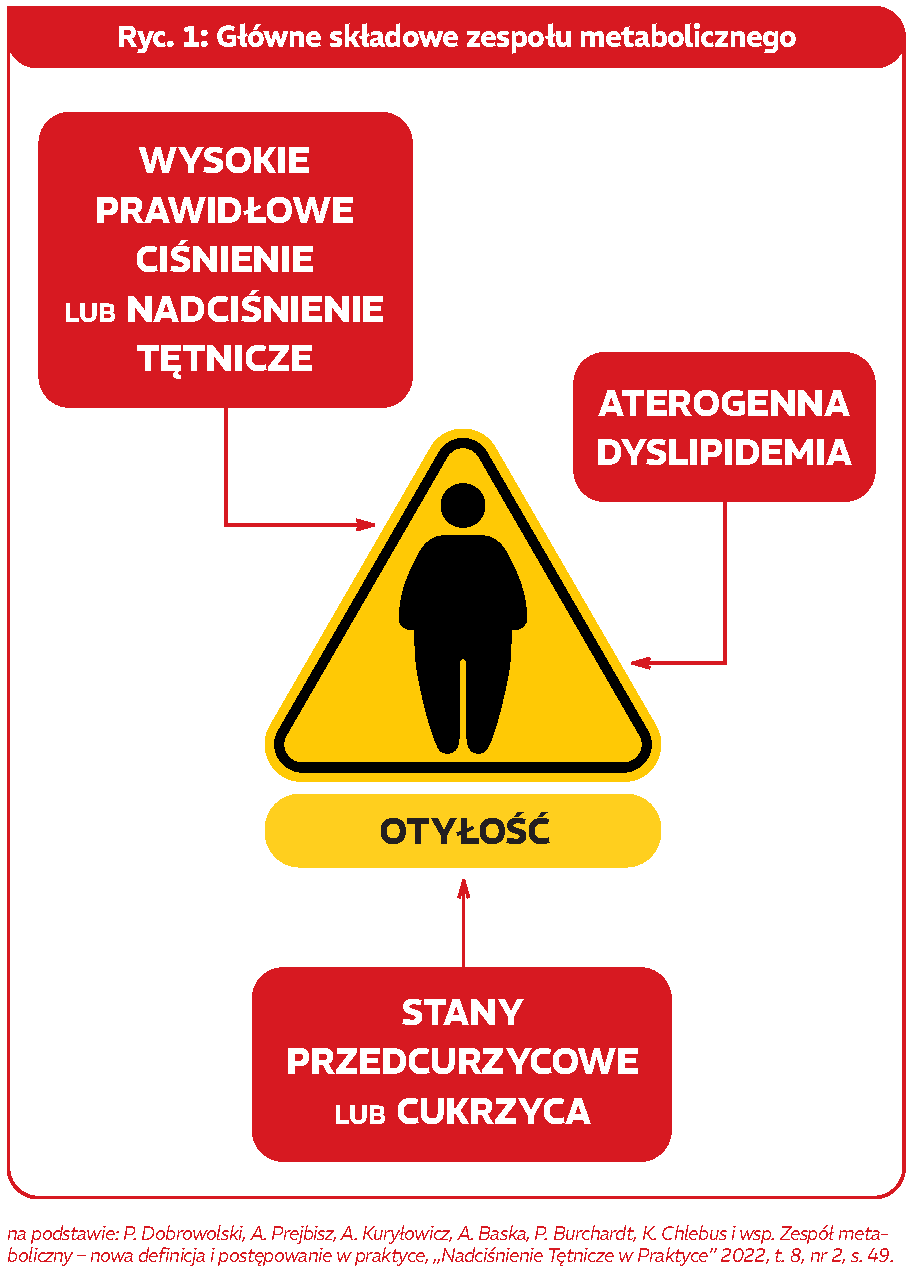
Kryteria rozpoznania zespołu metabolicznego dzieli się na kryteria podstawowe oraz dodatkowe. Kryteria podstawowe skupiają się na występowaniu otyłości brzusznej (znaczenie ma obwód talii) oraz wskaźniku masy ciała (BMI). O otyłości brzusznej mówimy, gdy obwód talii u kobiety jest większy lub równy 88 cm, a u mężczyzn większy lub równy 102 cm. BMI powyżej lub równe 30 kg/m2 świadczy o zespole metabolicznym. Kryteria dodatkowe to stan przedcukrzycowy lub cukrzyca, podwyższone stężenie cholesterolu nie-HDL, wysokie prawidłowe ciśnienie tętnicze lub nadciśnienie tętnicze. Zespół metaboliczny rozpoznaje się, gdy u pacjenta występuje otyłość i 2 z 3 wymienionych kryteriów dodatkowych[4].
Profilaktyka
Profilaktyka zespołu metabolicznego polega na zmianie stylu życia, wyróżnić można kilka kluczowych elementów, których włączenie do rytmu dnia codziennego zapewni zdrowie.
1. Dieta bogata w warzywa, owoce, pełnoziarniste produkty, zdrowe tłuszcze. Tzw. talerz zdrowego żywienia (rysunek 2) w połowie powinien zawierać kolorowe warzywa i owoce – z przewagą warzyw, ¼ talerza wypełniają produkty zbożowe (kasze, razowy chleb, brązowy ryż), produkty białkowe tj. ryby, jaja, nasiona roślin strączkowych, nabiał, chude mięso, orzechy (¼ talerza). Zaleca się, aby codziennie spożywać co najmniej 5 porcji warzyw, ponieważ są one źródłem witamin, składników mineralnych oraz błonnika. Należy ograniczyć spożywanie tłustych wędlin, kiełbasy, boczku, smalcu, smażonych potraw oraz tłustych serów. Warto do swojej diety wprowadzić tłuste ryby morskie, które są źródłem kwasów tłuszczowych omega-3, zaleca się, aby jeść ryby 2 razy w tygodniu. Spożywać potrawy gotowane, duszone lub pieczone. Do codziennego gotowania wprowadzić olej rzepakowy, oliwę z oliwek. Należy pamiętać, aby ograniczyć sól, cukier, przetworzone jedzenie[5].
2. Aktywność fizyczna – szacuje się, że około 70% Polaków i ponad 60% Polek nie dba o regularną aktywność fizyczną. Europejskie Towarzystwo Kardiologiczne zaleca tygodniową aktywność w przedziale 150-300 minut (umiarkowany ruch, np. szybki marsz, jazda na rowerze) lub 75-150 minut (ćwiczenia aerobowe o wysokiej intensywności). Brak konkretnych wytycznych dotyczących form ruchu, aktywność należy dobierać indywidualnie zgodnie ze stanem zdrowia[6].

3. Higiena i jakość snu mają wpływ na utrzymanie prawidłowej masy ciała. Nieodpowiednia długość snu, częste wybudzenia nocne, które świadczą o zaburzonej jakości snu wiążą się z nadprogramowymi kilogramami oraz są źródłem wielu powikłań sercowo-naczyniowych[7]. Do składowych higieny snu zalicza się:
- prawidłowa długość snu (wskazane jest, aby sen trwał od 6 do 8 godzin),
- regularny rytm dobowy (te same, ustalone godziny zasypiania oraz wstawania),
- na godzinę przed planowaną porą snu należy zminimalizować ekspozycję na światło niebieskie,
- brak intensywnej aktywności fizycznej 3 godziny przed snem oraz powstrzymanie się od spożywania posiłków na 4 godziny przed snem,
- dla poprawy jakości snu warto unikać spożywania alkoholu.
4. Używki – nie ma bezpiecznej dla zdrowia dawki alkoholu, a regularne spożywanie zwiększa prawdopodobieństwo chorób nowotworowych, psychicznych oraz metabolicznych (nadwaga, otyłość, choroby układu sercowo-naczyniowego). Szacuje się, że roczne spożycie alkoholu w Polsce wynosi 10,6 l na osobę. Omawiając temat zespołu metabolicznego, warto podkreślić wpływ alkoholu na zwiększenie stężenia trójglicerydów, kwasu moczowego, wzrost ciśnienia oraz wyższy poziom glukozy na czczo[8].
Regularne badania kontrolne
- regularne pomiary ciśnienia tętniczego o stałych porach (najlepiej dwa razy dziennie), które będą odnotowywane w dzienniczku,
- pomiar masy ciała oraz obwodu talii,
- podstawowe badania krwi: morfologia, elektrolity (sód, potas), CRP, glukoza na czczo, profil lipidowy (cholesterol całkowity, LDL, HDL, trójglicerydy), ALT, AST, kreatynina + eGFR, kwas moczowy, TSH.
Schemat leczenia zespołu metabolicznego
Leczenie zespołu metabolicznego opiera się na leczeniu poszczególnych jednostek chorobowych: otyłości, nadciśnienia tętniczego, hiperlipidemii, stanu przedcukrzycowego lub cukrzycy typu 2 poprzez zmianę stylu życia i jeśli jest to konieczne to indywidualnie opracowany jest przez lekarza schemat leczenia farmakologicznego[9]. W otyłości wskazaniem do wdrożenia farmakoterapii jest BMI większe lub równe 27 kg/m2.
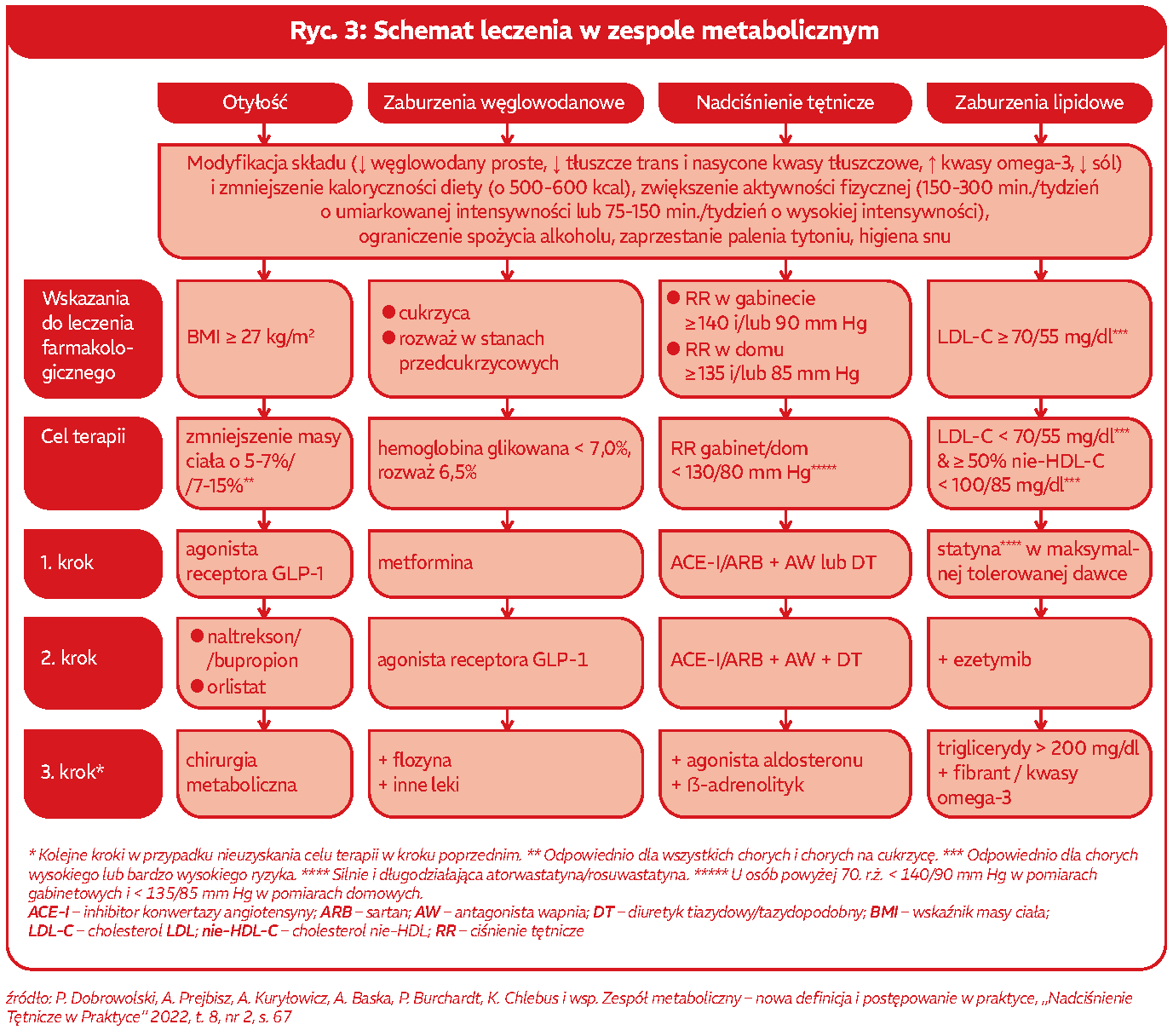
Celem leczenia jest zmniejszenie masy ciała od 5 do 15%. Farmakoterapia opiera się na 3 krokach, do następnego kroku przechodzi się, gdy zastosowanie wcześniejszego leku nie przyniosło efektu. Krok 1 – agonista receptora GLP-1 (liraglutyd, semaglutyd), krok 2 – naltrekson/bupropion, orlistat. Krok 3 – chirurgia metaboliczna. W cukrzycy lub w stanach przedcukrzycowych, gdy celem terapii jest hemoglobina glikowana poniżej 7%, w 1 kroku stosuje się metforminę, jeśli brak efektu w drugim kroku stosuje się agonistę receptora GLP 1, a w trzecim, ostatnim kroku dodaje się do leczenia flozyny. Osoby z nadciśnieniem na podstawie przeprowadzonego wywiadu lekarskiego mogą mieć wdrożone następujące leczenie:
- krok 1 – ACE-I/ARB + antagonista wapnia lub diuretyk tiazydowy
- krok 2 – ACE-I/ARB + antagonista wapnia + diuretyk tiazydowy.
- krok 3 – antagonista aldosteronu + beta-adrenolityk
W przypadku wysokiego cholesterolu lekarz dobierze odpowiedni lek z grupy statyn (atorwastatyna/rosuwastatyna) – krok 1, w kroku 2 dołączony zostanie ezetymib gdy trójglicerydy utrzymują się na wysokim poziomie w kroku 3 dodaje się fibrat[10].
RAPORT: Rynek apteczny w 2025 roku – co przed nami?
RAPORT: Zanieczyszczenie światłem i jego negatywny wpływ na zdrowie

