Opieka farmaceutyczna
Metamizol w leczeniu gorączki – lek skuteczny i bezpieczny, dlaczego zbyt rzadko stosowany?
Skrót informacji
Metamizol zaliczany jest do grupy nieopioidowych leków przeciwbólowych, jest pozbawiony w przeciwieństwie do niesteroidowych leków przeciwzapalnych (NLPZ) działania przeciwzapalnego, co także limituje jego działania niepożądane. W 2012 r. zidentyfikowano nowe metabolity metamizolu, co zmieniło zasadnicze podejście do stosowania leku w praktyce zarówno ambulatoryjnej jak i klinicznej. Dotyczy to nie tylko poszerzenia wskazań klinicznych, ale również nowych możliwości stosowania leku w leczeniu skojarzonym.
Działanie metamizolu
Metabolity metamizolu wykazują działanie hamujące syntezę prostaglandyn, głównie poprzez hamowanie aktywności cyklooksygenaz 1 oraz 2 (COX-1, COX-2). Metamizol wykazuje dodatkowo wpływ na układ kannabinoidowy, co powoduje zarówno działanie przeciwbólowe jak i przeciwgorączkowe metamizolu. Wpływ leku na układ kannabinoidowy oraz ośrodkową syntezę prostaglandyn sprawia, że metamizol pomaga w gorączce również wtedy, gdy inne antypiretyki są nieskuteczne. Stąd również wynika silniejszy niż paracetamolu i porównywalny z efektem przeciwgorączkowym NLPZ efekt przeciwgorączkowy metamizolu. Metamizol w terapii gorączki wykazuje efekt synergiczny w skojarzeniu z NLPZ oraz efekt addycyjny w przypadku skojarzenia z paracetamolem.
Czym jest gorączka?
Warto przypomnieć, że gorączka jest odpowiedzią ustroju prowokowana przez pirogeny egzogenne, a w szczególności wirusy, bakterie, a także ich toksyny oraz alergeny, kompleksy immunologiczne oraz aktywne składowe dopełniacza. W momencie zadziałania pirogenu monocyty i makrofagi zaczynają uwalniać cytokiny o działaniu pirogennym, których najważniejsze znaczenie mają interleukiny 1 oraz 6 (IL-1, IL-6) oraz czynnik martwicy nowotworów (TNF-alfa). Wymienione cytokiny, penetrując przez barierę krew-mózg, indukują ekspresję oraz aktywność cykloosygenazy-2 (COX-2), która staje się źródłem prostaglandyny E2, która działa głównie na area preoptica podwzgórza właściwego. W wyniku działania PGE2 dochodzi poprzez cAMP do wzbudzenia ośrodka termoregulacji i przestawienia na wyższy poziom punktu równowagi termicznej.
Leczenie gorączki
Z opisanego mechanizmu powstawania gorączki wynika, że w jej leczeniu możemy wykorzystywać leki, które z jednej strony hamują syntezę gorączkotwórczych prostanoidów, z drugiej wykazują także działania pozacyklooksygenazowe, w tym wpływ na antagonizowanie działania cytokin, a także wpływ na układ kannabinoidowy, który również w patomechanizmie powstawania gorączki ma swój udział. Z uwagi na farmakodynamiczne mechanizmy działania dostępnych leków, na dzień dzisiejszy w leczeniu gorączki u dzieci wykorzystujemy z grupy niesteroidowych leków przeciwzapalnych – ibuprofen, naproksen, a z leków pozbawionych działania przeciwzapalnego, paracetamol i metamizol[1, 2, 3].
Jak już wspomniano, jednym z leków o działaniu przeciwgorączkowym jest metamizol. Z uwagi na dostępne nowe dane o bezpieczeństwie stosowania metamizolu lek w leczeniu bólu oraz gorączki może być stosowany nie tylko w populacji pacjentów dorosłych, ale również w populacji pediatrycznej. Zmiana rejestracji metamizolu spowodowała, że lek ten możemy stosować także w najmłodszych populacjach pacjentów. W dostępnych z ostatnich lat badaniach kohortowych oraz badaniach obserwacyjnych uznaje się, że powikłanie jakim jest agranulocytoza indukowana podaniem metamizolu jest powikłaniem rzadkim, a jego częstość jest porównywalna z częstością tego powikłania indukowanego przez inne nieopioidowe leki przeciwbólowe.
W przypadku stosowania metamizolu mamy do czynienia z niewielkim ryzykiem indukowania interakcji z innymi równocześnie stosowanymi lekami. Należy przypomnieć, że zgodnie z aktualnym stanowiskiem Europejskiej Agencji Leków nie uważa się za uzasadnione całkowitego odrzucenia możliwości stosowania metamizolu u niemowląt w wieku do 3 miesięcy, gdyż w badaniach obejmujących pacjentów w tej grupie wieku nie stwierdzono szczególnych zagrożeń[4, 5, 6].
Parametry farmakokinetyczne metamizolu
Warto zwrócić uwagę na optymalne parametry farmakokinetyczne metamizolu w postaci kropli. Biodostępność leku po podaniu w tej postaci wynosi ok. 90%, początek efektu przeciwgorączkowego występuje po około 15 minutach od podania leku. Zalecana dawka doustna w populacji do 14. r.ż. wynosi 8-16 mg/kg m.c. – dawkowanie zależne od wysokości gorączki. Od 15. r.ż. pojedyncza dawka przeciwgorączkowa wynosi 500-1000 mg.
W terapii gorączki dawki leku mogą być powtarzane co 6-8 godzin[5, 6, 7, 8, 9, 10]. Zgodnie z aktualnymi danymi w aspekcie bezpieczeństwa stosowania metamizolu w ciąży w chwili obecnej nie zaleca się stosowania leku u kobiet ciężarnych, aczkolwiek trzeba zaznaczyć, że trwa analiza dostępnych danych o bezpieczeństwie stosowania metamizolu i status leku dotyczący bezpieczeństwa stosowania w ciąży może ulec zmianie.
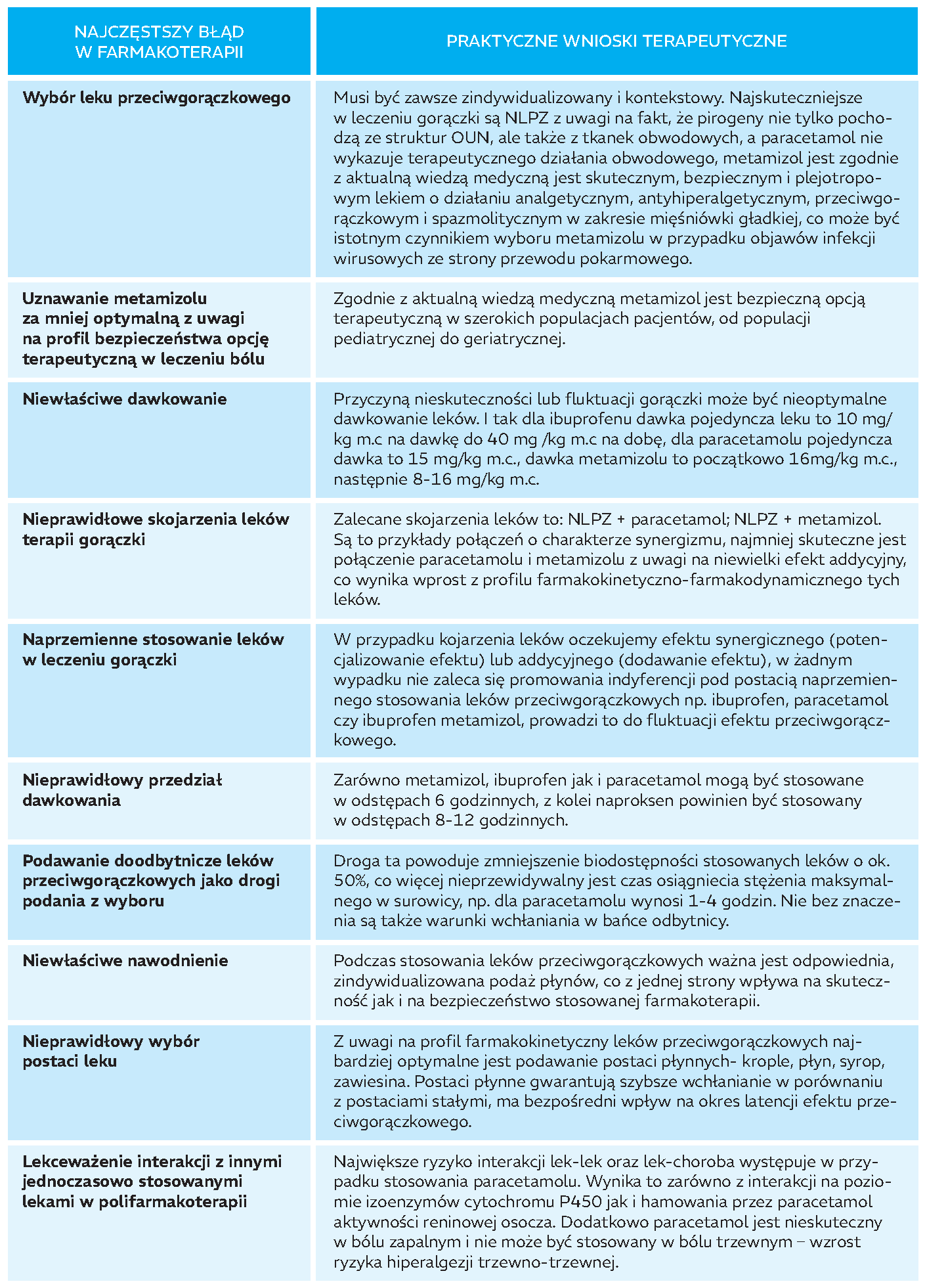
W tabeli zebrano najczęstsze błędy w farmakoterapii gorączki.
Pomiar ciśnienia tętniczego – najczęstsze błędy
Właściwości izomerów trans kwasów tłuszczowych