Opieka farmaceutyczna
Wpływ snu na dobrostan człowieka
Skrót informacji
Możemy wyróżnić 3 kluczowe filary zdrowia człowieka: odżywianie się, aktywność fizyczna oraz sen i odpoczynek. Prawidłowa ilość i jakość snu przekłada się na zdrowie całego organizmu. Z kolei zaburzenia snu, problemy z zasypianiem czy bezsenność wpływają na nasze życie zarówno utrudniając funkcjonowanie w ciągu dnia, jak i zwiększając prawdopodobieństwo rozwinięcia się różnych chorób (ryzyko chorób sercowo-naczyniowych, psychicznych i metabolicznych). Zasady higieny snu powinny być traktowane jak ważny element profilaktyki zdrowotnej.
Maskowanie zmęczenia
Tadeusz Kotarbiński, polski filozof i myśliciel mawiał, że „sen to skracanie sobie życia w tym celu, aby je wydłużyć”. Prawidłowe funkcjonowanie za dnia ściśle związane jest ze snem, a szczególnie z prawidłową długością snu – najlepiej co najmniej 8 godzin/dobę. Sen obniża poziom kortyzolu oraz adenozyny, ten drugi związek reguluje chęć snu, rośnie wraz z trwaniem dnia, powoduje znużenie. W trakcie dnia, gdy próbujemy się wspomóc kawą, zawarta w niej kofeina blokuje działanie adenozyny, co daje w efekcie pozorne pobudzenie (maskowanie zmęczenia), ale jej nie usuwa. Sen natomiast powoduje obniżenie poziomu kortyzolu i adenozyny do niskiego poziomu, który zbawiennie wpływa na regenerację, dlatego też jest ważniejszy niż kolejny kofeinowy napój[1].
Regeneracja i regulacja gospodarki hormonalnej
Podczas spoczynku w nocy organizm regeneruje się, reguluje gospodarkę hormonalną. Sen wpływa pozytywnie na funkcjonowanie mózgu oraz układu nerwowego, zwiększa odporność, wspiera układ krążenia. Sen poniżej 6 godzin/dobę prowadzi do depresji, obniżonej odporności, cukrzycy, otyłości i nadciśnienia tętniczego. Naukowcy z Oregon Health & Science University podczas przeprowadzonych w latach 2019-2025 badań wykazali, że niedobór snu ma silny związek z długością życia[2]. Zbyt długi sen również nie jest wskazany, odpoczynek nocny trwający ponad 9 godzin/dobę może prowadzić do zwiększonego prawdopodobieństwa udaru mózgu, chorób sercowo-naczyniowych, cukrzycy i otyłości[3]. Kolejne badanie, UK Biobank ukazało zależność między jakością snu a wiekiem mózgu. Uczestników podzielono na 3 grupy: dobry sen, przeciętny oraz zły, a informacje na temat jakości odpoczynku nocnego zbierano przez 9 lat. Po zakończeniu badania wykonano pomiary MRI mózgu i obliczono brain age gap (BAG), czyli różnicę, jaka występuje między wiekiem biologicznym mózgu a wiekiem chronologicznym. Wyniki, które zaprezentowano, jasno pokazały, że jakość snu wpływa na starzenie się mózgu i tak osoby o przeciętnej jakości snu miały mózg starszy o ok. 0,25 roku; z kolei badani o złej jakości snu aż o około 0,46 roku, w porównaniu do osób o zdrowym śnie. Podsumowując – zła jakość snu przyspiesza starzenie się mózgu[4].
Higiena snu
Sen jest efektem wielu działań, które powinno się wcielić w życie. Ważne jest, aby stosować zasady higieny snu, które gdy będą przestrzegane znacząco wpłyną na jakość i długość snu:
- Dobrze jest wypracować stały rytm dnia oraz kładzenia się spać. Najlepiej jest spać 7-8 godzin, warto wieczorem przygotować się do snu: wprowadzić praktyki relaksacyjne (np. joga, trening autogenny, odprężająca kąpiel, odpoczynek przy książce, napar z lawendą i melisą).
- Na 2-3 godziny przed planowanym pójściem spać należy zaprzestać spożywania posiłków.
- Warto zadbać o komfort w sypialni, miejsce to powinno być przed snem wietrzone (najlepsza temperatura to około 21 stopni Celsjusza), ciche i ciemne, należy zrezygnować z lampek i diod (jasne światło). Nie powinno się w sypialni czytać książek, uczyć się, korzystać z elektroniki – eliminowanie niebieskiego światła, które działa niekorzystnie – resetuje zegar biologiczny, wydłużając czas, jaki jest potrzebny, aby zasnąć. Niebieskie światło może też negatywnie wpływać na jakość snu i powodować częste wybudzanie. Sypialnia powinna być miejscem odpoczynku i regeneracji.
- Na dobry sen wpływ ma unikanie używek tj. papierosy, alkohol oraz picie napojów zawierających w swoim składzie kofeinę po południu i wieczorem.
- Ćwicz regularnie, jedz zdrowo[5].
Farmakoterapia bezsenności
Bezsenność jest jedną z dolegliwości z którą bardzo często pacjenci pojawiają się w gabinecie lekarskim. Podczas trzeciej edycji Międzynarodowej Klasyfikacji Zaburzeń Snu scharakteryzowano bezsenność jako sytuację, w której chory ma problem z zaśnięciem, wybudzaniem nocnym oraz przedwczesnym wybudzaniem, co skraca czas snu, a w efekcie prowadzi do zmęczenia, złego samopoczucia, uczucia senności za dnia[6].
Farmakoterapia bezsenności opiera się na stosowaniu: benzodiazepin (diazepam, nitrazepam, flunitrazepam, okazepam, lorazepam, midazolam), leków przeciwdepresyjnych (mirtazapina, trazodon, doksepina, mianseryna), leków neuroleptycznych (prometazyna), leków przeciwhistaminowych (difenhydramina, doksylamina), melatoniny. W niniejszym artykule szczególną uwagę zwracam na doksylaminę oraz melatoninę.
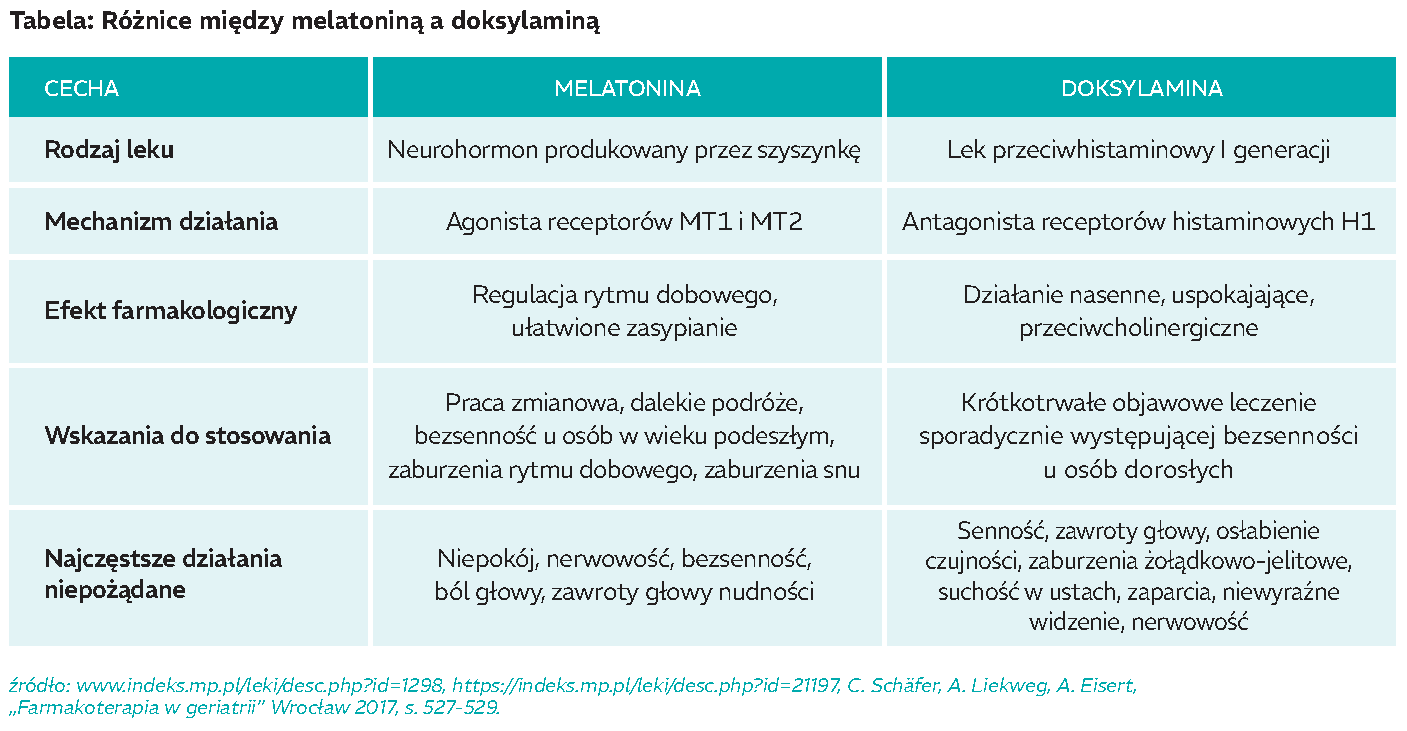
Melatonina to hormon, który jest wytwarzany w szyszynce, jej stężenie wzrasta pod wpływem ciemności, dlatego nazywana jest chronobiotykiem, który ma wpływ na regulację rytmu snu i czuwania. Nie wykazuje działania psychotropowego, a na sen wpływa pośrednio, ponieważ wzrastający poziom melatoniny jest sygnałem dla zegara biologicznego, że zbliża się pora snu. Melatonina może wpływać korzystnie na pacjentów, u których bezsenność jest spowodowana nieregularnym rytmem snu i czuwania (nieregularny tryb życia, praca w systemie zmianowym, dalekie podróże). Poziom melatoniny ulega zmniejszeniu wraz z wiekiem, u osób po 55. roku życia poziom ten spada do zera, szyszynka ulega zwapnieniu.
Suplementacja melatoniny u osób starszych może pogłębić sen oraz wpłynąć pozytywnie na jego jakość. Melatonina jest substancją bezpieczną, nie powodującą uzależnienia[7].
Doksylamina należy do grupy ośrodkowych antagonistów receptora histaminowego, stosowana jest w farmakoterapii objawów krótkotrwałej bezsenności od wielu lat. Uważa jest za lek o wysokim profilu bezpieczeństwa. Skuteczność leczenia zaburzeń snu przy pomocy tego leku przeciwhistaminowego jest porównywalna do terapii lekami nasennymi. Dodatkowo doksylamina odnosi korzystne efekty działania w leczeniu bezsenności z zaburzeniami somatycznymi[8]. Działania niepożądane po zastosowaniu doksylaminy pojawiają się na początku leczenia i są zwykle łagodne, przemijające. Zastosowanie leku wieczorem może spowodować senność o poranku. Dodatkowo może wpływać na zdolność prowadzenia pojazdów oraz obsługi maszyn – osłabienie czujności, zaburzenie zdolności reagowania. Pojawiają się objawy uboczne ze strony układu pokarmowego – zaburzenia żołądkowo-jelitowe oraz suchość w ustach, bóle brzucha, zaparcia, niewyraźne widzenie, nerwowość. W literaturze naukowej nie ma zbyt wielu badań dotyczących uzależnienia od doksylaminy[9].
W poniższej tabeli przedstawione zostały kluczowe różnice między melatoniną a doksylaminą.
„Z posiłkiem czy bez?” – znaczenie prawidłowego stosowania lurazydonu w skuteczności i bezpieczeństwie terapii
Bezpieczeństwo opioidów w aptece: spojrzenie farmaceuty na tramadol i buprenorfinę

